关于HIV抗病毒治疗耐药性,你应该知道的10件事
发布时间:2022年04月28日 浏览:12115次
它有时会在多年治疗后自行发展,或者更常见的情况是:当一个人没有按照医嘱服药时。更令人担忧的是,耐药性可以通过性接触、共用针头或其他高风险活动在人与人之间传播。
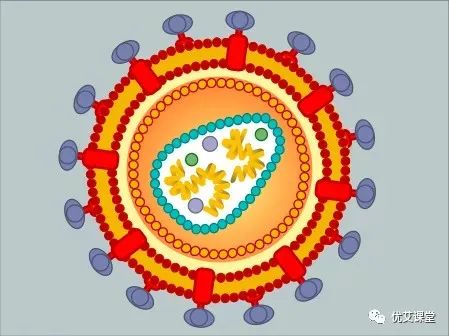
尽管人们普遍关注HIV耐药性问题,但许多人仍然不清楚为什么会发生这种情况,以及他们能做些什么来阻止这种耐药性。当HIV感染发生时,它不是单一类型的HIV引起,而是数千种不同的变种毒株一起,每一种都略有不同。
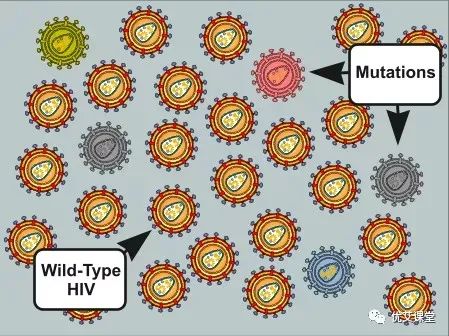
当病毒池的环境发生变化时,就会产生耐药性。当使用抗逆转录病毒药物时,在病毒不利条件下最能存活的病毒优先于那些不能存活的病毒,存活下来的就是我们所说的耐药病毒。随着时间的推移,耐药病毒会成为主导菌株。这通常发生在治疗停止或中断时,允许耐药变种繁殖并最终占主导地位。在未经治疗的病毒库中,主要的变种被称为野生型。野生型病毒不受抑制,可以被认为是处于最自然状态的艾滋病毒。它也是最“适合”的变种,能够在其他病毒无法生存的地方生存下来。在大多数情况下,野生型HIV病毒将占绝大多数。只有当病毒库接触到抗逆转录病毒药物时,病毒的构成才会开始发生变化感染后如果不加以治疗,HIV就会大量复制,每天产生多达100亿个新病毒。但与此同时,HIV在复制时很容易出现编码错误。由这些错误产生的病毒被称为“突变”。“突变”并不意味着“抗性”。其中绝大多数都是如此,无法感染,甚至无法存活。然而,有时会出现一种突变,能够感染宿主细胞,并在抗逆转录病毒药物存在的情况下存活。这些突变具有耐药性。
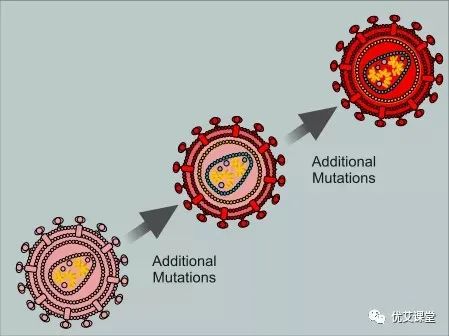
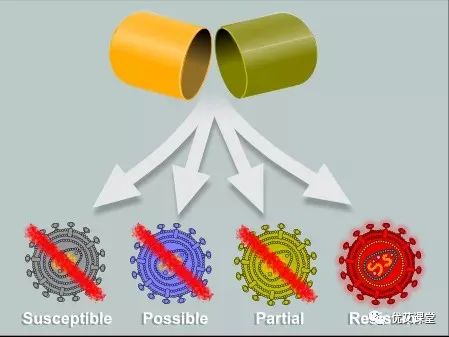
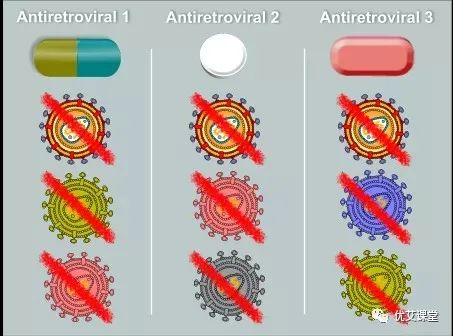
虽然它们不像野生型病毒那样“适合”,但它们能够逃避抗HIV治疗的影响,这使它们不仅有更好的机会生存,而且更有可能占据主导地位。耐药性并不是一瞬间发生的。随着时间的推移,耐药人群继续复制并产生更多的HIV突变,它的发展非常缓慢。时不时地,新的耐药突变会在旧突变的基础上发展,增强病毒的适应性。随着越来越多的这种突变的形成和积累,病毒可以从部分抗性病毒变为完全抗性病毒。当药物不再能够抑制病毒时,就会宣布治疗失败,需要其他不同的药物组合来恢复病毒抑制。耐药变体可能对特定的HIV药物完全耐药、部分耐药或完全敏感。有耐药性突变并不一定意味着你的治疗会失败。这是因为HIV疗法一般由三种药物组成,每一种都可以抑制多种变异。所以,如果你的一种药物不能抑制某种变异,那么剩下的一种或两种药物通常都可以。但是,这样做意味着你必须每天吃药。在治疗中存在时间间隙只会让耐药变异复制并开始产生额外的、潜在有害的突变。即使你是新感染的,也有可能从感染你的人那里继承到耐药病毒。我们把它称为传播性耐药。事实上,曾出现过一些病例,新感染者继承了对几类艾滋病毒药物的深度多重耐药性。美国疾病控制与预防中心(Centers for Disease Control and Prevention)的研究显示,美国每6例新感染病例中就有一例出现了对一种或多种抗逆转录病毒药物的传播性耐药性。耐药性测试是一种血液测试,可以帮助确定你对哪些艾滋病毒药物具有抗药性,哪些药物对你易感。它为你的医生提供了病毒库中存在的耐药类型和水平的快照。
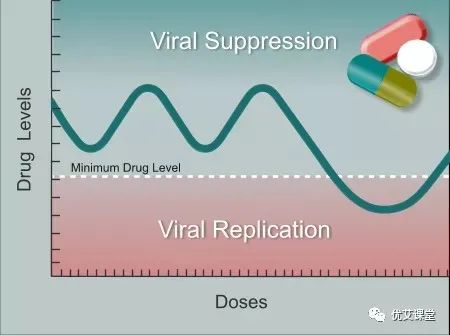
通过测试耐药性,可以选择最适合治疗你独特病毒群体的药物组合。每天都要服用抗HIV治疗药物,以确保体内有足够的药物水平将病毒抑制到检测不到的水平。它们不能杀死病毒,而是阻止病毒的复制。
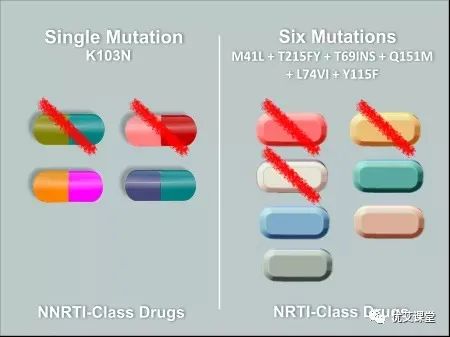
如果经常晚服、漏服,血液中的病毒水平就会开始下降,从而使病毒有机会重新复制。虽然新的药物更加“宽容”,允许偶尔错过服药时间,但依从性差仍然是治疗失败的主要原因。事实上,根据约翰霍普金斯大学的研究,在接受抗逆转录病毒疗法的美国人中,只有不到60%的人能够达到或维持检测不到的病毒载量。由于突变改变了病毒的物理特性(表型),病毒可能对一种药物产生的任何耐药性都可能影响到同类型的其他药物。我们称之为交叉耐药。
这在较老的艾滋病毒药物如依非韦伦和奈韦拉平中很常见,这两种药物都属于同一类非核苷类药物。虽然这种情况在新型抗逆转录病毒药物中不太常见,但经历治疗失败并发现自己不仅失去了一到两种药物,而是失去了一整类药物的情况也并不罕见。一旦你有了耐药病毒,体内就会一直存在这种耐药病毒。而且,当这种病毒从一个人传播到另一个人时,它可以继续在耐药性的基础上建立耐药性。新感染的人可能发现自己的治疗选择更少,而再次感染的人即使完全坚持治疗,也可能难以实现病毒抑制。最佳的药物依从性和安全性行为不仅是降低传播风险的关键,也是延长HIV药物使用寿命的关键。